Próstata: o que há de novo quando um câncer parece resistir a tudo
Crédito: iStock
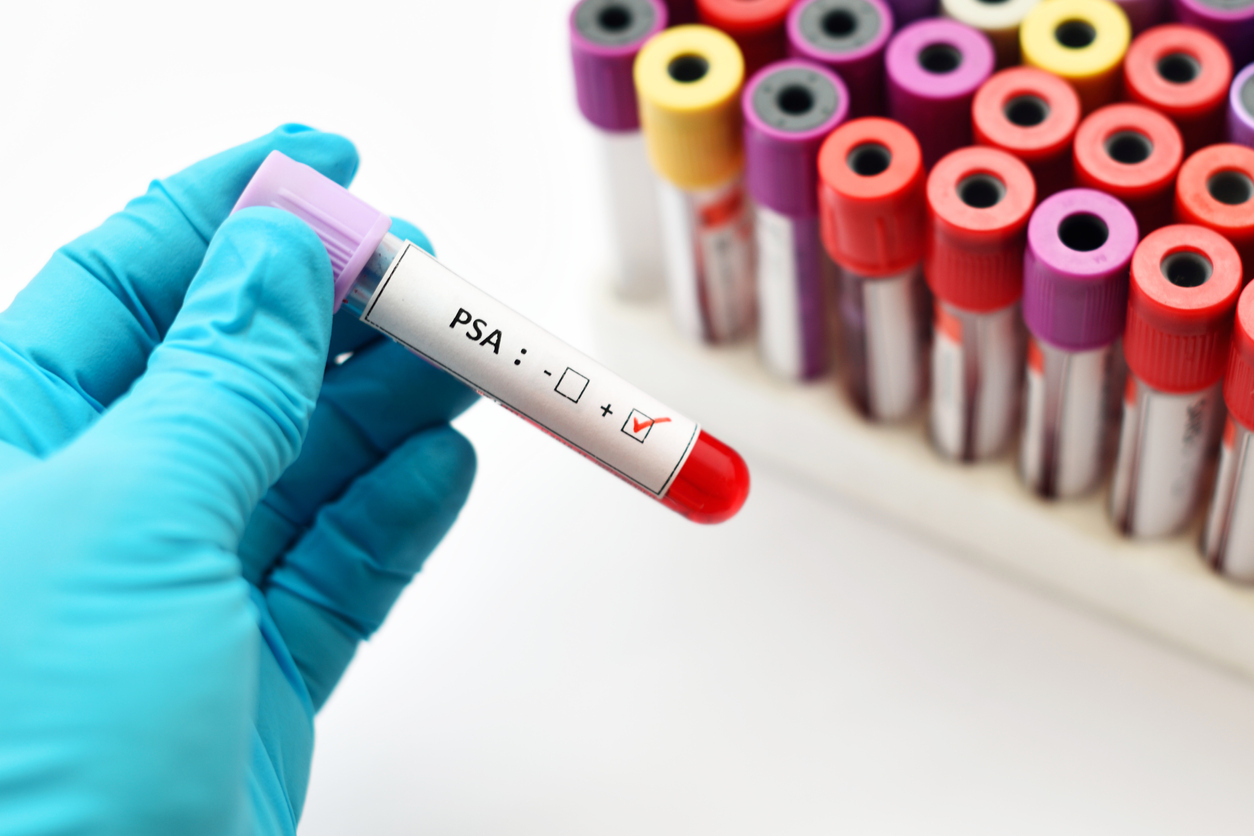
Às vezes, o famoso PSA sobe e os médicos ficam de cabelos em pé. Ninguém está falando de situações corriqueiras, quando essa molécula que a próstata vive liberando na circulação ultrapassa a barreira normal de seus 2,5 nanogramas por decilitro de sangue — em tempo, a sigla pela qual a substância é conhecida vem do termo em inglês prostate-specific antigens. Ora, no homem que nunca teve um câncer nessa glândula, o susto ao abrir o resultado costuma ser à toa: em 75% das vezes, o que existe por trás das dosagens mais elevadas não é preocupante. Pode ser um trauma, uma inflamação, um crescimento benigno da próstata . Só 25% dos casos levantam a suspeita de um tumor maligno pra valer.
No entanto, existe uma situação em que o PSA nas alturas sempre indica um câncer, sim. Um câncer ainda invisível, prestes a dar o bote na forma de metástase e, mais grave, que já venceu a queda-de-braço com o que a Medicina até tinha para derrotá-lo. Isto é, com o que a Medicina tinha até há pouco tempo.
O câncer de próstata é o segundo mais comum em homens. Perde apenas para os tumores de pele não melanoma. O Instituto Nacional do Câncer, o Inca, prevê que, de janeiro até o final deste ano, teremos cerca de 70 mil novos casos da doença no país. E até perto de 2,8 mil deles serão o que os médicos chamam de tumores não metastáticos resistentes à castração, uma forma agressiva que, passado um período — o qual pode durar três, quatro, cinco anos —, começa a esnobar a terapia hormonal feita para evitar a sua volta.
E aí é que está: antes os médicos observavam a iminência desse regresso de braços cruzados. Simplesmente não tinham o que fazer até que o mal saísse do esconderijo.Ficavam sabendo desse retorno triunfal, espalhado pelo corpo, antes mesmo de o câncer ser visualizado em exames convencionais, como a tomografia e a cintilografia. Imagine o cenário como se fosse o de um filme de um suspense, quando a gente tem certeza de que o bandido já está dentro do apartamento do mocinho, talvez escondido atrás das cortinas — a música só elevando nossos batimentos cardíacos, enquanto tentamos adivinhar o instante de o inimigo aparecer.
A pista, no caso, de que o câncer de próstata logo saltará diante de nós é justamente o PSA, quando ele dobra de quantidade no período de dez meses. "Ele estava em 3 ng/dl e, depois de cinco ou seis meses, está em 6 ng/dl", exemplifica o uro-oncologista Murilo Luz, que vive na ponte aérea entre Curitiba e São Paulo. No Paraná, ele faz parte da equipe do Hospital Erasto Gaertner, referência em câncer no país. E, na capital paulista, o doutor Murilo coordena a cirurgia robótica nos hospitais São Luiz Rede D'Or.
Segundo ele, o aumento tão ligeiro do marcador prostático não deixa muita dúvida: "apesar de os exames de imagem não mostrarem nada, quase segurança absoluta de que as células doentes estão aprontado a volta do tumor em algum lugar, como nos gânglios ou nos ossos", explica.
Essa suspeita tem seus motivos. Um deles é que, em três de cada quatro dos pacientes com os quais isso acontece, a próstata já nem está mais no corpo. Ela foi retirada justamente para extirpar o câncer. Portanto, de onde mais poderia vir o PSA, não é mesmo? E se, por acaso, essa glândula foi mantida, nessa altura ela já recebeu radioterapia, daí que não pode estar aumentada como em uma hiperplasia, quadro benigno que também elevaria o antígeno prostático.
Existem ainda pacientes que, por razões diversas, não foram operados nem se submeteram à rádio — eles fizeram o bloqueio hormonal de cara. Bloqueio que também foi feito na turma operada, a tal castração. O objetivo é interromper boa parte da produção de testosterona por meio de medicamentos para deixar de oferecer justamente aquilo que alimentaria o tumor. Sim, o câncer de próstata é um papa-hormônio. Mas fique claro: se a doença volta, todas essas estratégias já falharam.
Daí a importância de três drogas que, nos últimos dois anos, surgiram para adiar o surgimento da metástase. Trata-se de um conceito novo, que não é o de destruir a célula maligna, mas de ganhar tempo — e, fundamental, conquistar qualidade de vida. A última delas acaba de ser aprovada pelo FDA, nos Estados Unidos, por se encaixar dentro do que a agência americana denomina de revisão prioritária.
Grosseiramente, digamos que furam a fila de aprovação aqueles medicamentos que oferecem melhoras significativas tanto na segurança como na eficácia do tratamento para uma doença grave. E Murilo Luz foi um dos médicos responsáveis por isso, ao participar do estudo batizado de ARAMIS, que ofereceu ao FDA essa garantia de que valeria a pena usar o atalho para a aprovação. O estudo em questão envolveu 1.500 pacientes de nada menos do que 150 centros oncológicos distribuídos pelo mundo — entre eles, 25 brasileiros.
A nova droga, desenvolvida pela Bayer e pela Orion Corporation, é a darolutamida — ou "daro", imitando a intimidade com que os médicos já se referem à molécula. Ela foi desenhada para penetrar na célula maligna, onde quer que ela esteja. "Uma vez em seu interior, a daro bloqueia os receptores de testosterona, responsáveis por estimular a produção de proteínas que permitiriam que essa célula doente se reproduzir", descreve Murilo Luz, que apresentou os resultados animadores do ARAMIS durante o último Congresso Brasileiro de Urologia, evento que terminou agora, há dois dias, em Curitiba. Em outras palavras, se ja andava escasso o alimento para o tumor por causa do bloqueio hormonal, e nem isso estava adiantando, a daro chega lá e fecha a sua boca de vez.
A vantagem em relação às duas antecessoras — ambas igualmente recentes— é entrar na célula cancerosa, mas ficar de fora do cérebro. Explico. A nossa massa cinzenta não autoriza, assim de boa, a entrada de qualquer um. Ela tem uma frente de defesa, mais conhecida por barreira de sangue ou barreira hemato-encefálica, que, feito leão-de-chácara, corta barato de boa parte das moléculas que tentam se aproximar da restrita área cerebral.
Acontece que os outros remédios para o câncer de próstata resistente à castração conseguem furar esse esquema — e a daro, não. Resultado: só raríssimos pacientes se queixaram de fadiga, efeito colateral importante que vinha surgindo com força nas opções anteriores. E nenhum apresentou dificuldade de cognição ou memória. "A principal vantagem do novo fármaco é mesmo a falta de reações no sistema nervoso central", opina Murilo Luz. Lembre-se de um detalhe: nessa fase em que o câncer permanece invisível, o homem não sente qualquer sintoma. Então, colocava-se na balança se valeria a pena engolir algo para atrasar a metástase e acabar bom seu bem-estar antecipadamente.
No caso da daro, são dois comprimidos de manhã e outros dois à noite — sem necessidade de jejum, nem de outra medicação qualquer. E eles significam tempo livre do tratamento mais barra-pesada que será obrigatório quando a doença ficar visível. Para ter ideia, quem apresenta tumor de próstata resistente à castração pode esperar pela metástase, na maioria das vezes, dentro de dois anos.
Aliás, no grupo que continuou somente com bloqueio hormonal no estudo ARAMIS, o tempo foi médio foi de 18 meses. Já entre os participantes tratados com a daro, essa espera durou em torno de 40 meses, quase quatro anos. "E foi algo observado em homens mais velhos e mais jovens, com tumores mais ou menos agressivos", contou Murilo Luz.
Independentemente do que isso representa para os pacientes com esse câncer de próstata — que já foi operado, recebeu radiação, ficou sem comida e, mesmo assim, ressurgiu das trevas —, drogas como a daro merecem, sim, muita atenção pelo que representam. Ora, estamos, passo a passo, entrando na era em que a briga da Medicina não será mais para vencer o câncer, às vezes forte, cruel e imbatível. No lugar disso, naquela queda-de-braço, a meta será deixar esse adversário imóvel — se não para sempre, pelo maior período possível. "O câncer poderá continuar incurável e tudo bem, desde que seja controlado", diz Murilo Luz. "Assim como um diabetes ou uma hipertensão".
Aviso: em nome da transparência, viajei para assistir a apresentação inédita do estudo ARAMIS no país, durante o Congresso Brasileiro de Urologia, a convite da Bayer.













ID: {{comments.info.id}}
URL: {{comments.info.url}}
Ocorreu um erro ao carregar os comentários.
Por favor, tente novamente mais tarde.
{{comments.total}} Comentário
{{comments.total}} Comentários
Seja o primeiro a comentar
Essa discussão está encerrada
Não é possivel enviar novos comentários.
Essa área é exclusiva para você, assinante, ler e comentar.
Só assinantes do UOL podem comentar
Ainda não é assinante? Assine já.
Se você já é assinante do UOL, faça seu login.
O autor da mensagem, e não o UOL, é o responsável pelo comentário. Reserve um tempo para ler as Regras de Uso para comentários.