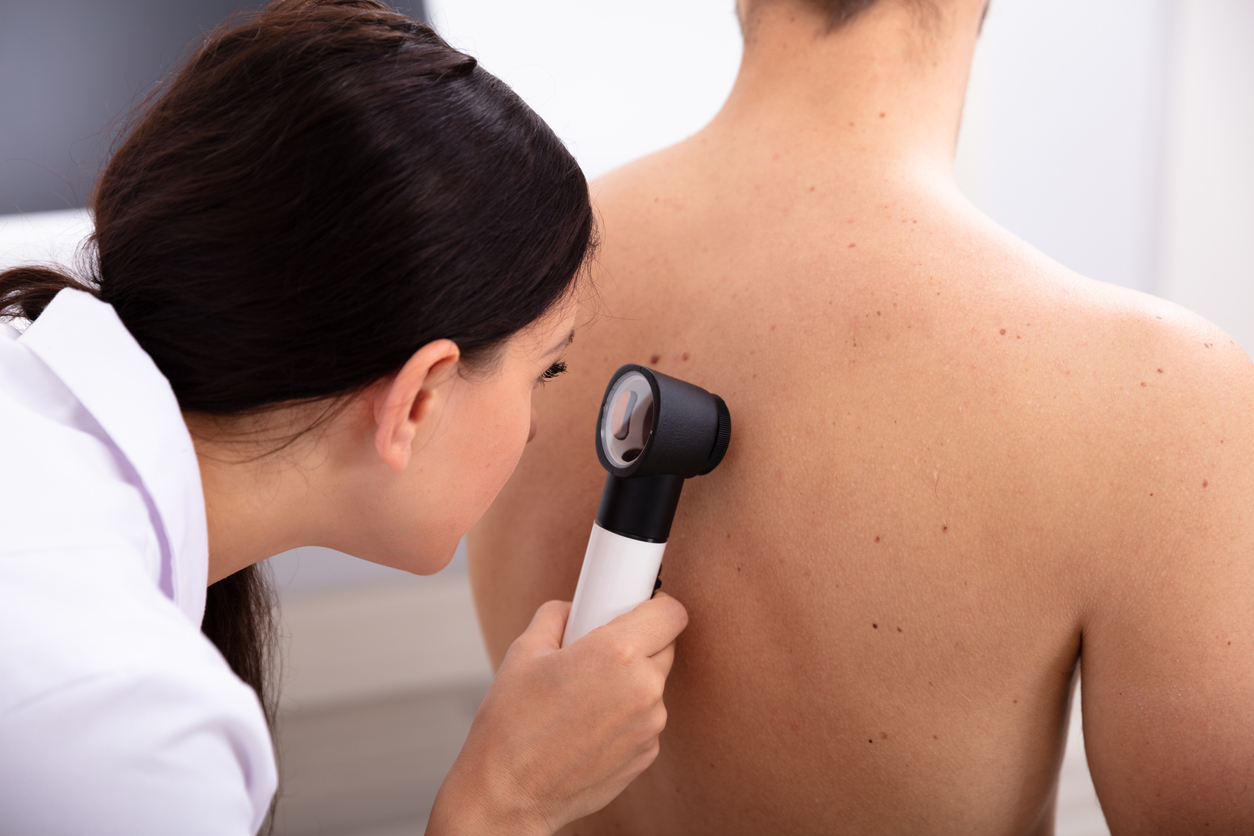
Não posso fechar dezembro sem alertar sobre o melanoma. Mas há uma boa nova
Crédito: iStock
O sol arde em mais um Dezembro Laranja, mês de campanha pela conscientização do risco do câncer de pele. Talvez você esteja pegando aquele bronze e gostaria de ler apenas amenidades antes de o próprio céu se alaranjar pela última vez no ano. Mas sinto informar: passar a régua em 2019 significa contabilizar 6.260 novos casos do terrível melanoma. Ah, sim, é o INCA, o Instituto Nacional do Câncer, que diz.
Pinta em geral muito escura, misturando tons de preto, marrom, vermelho e canela, além assimétrica — uma metade parece nem fazer par com a outra —, com bordas irregulares que, olhando de perto parecem até dentadas, cujo diâmetro cresce ligeiro, enquanto a aparência vai mudando no meio do caminho, o melanoma representa apenas 1% dos tumores malignos na pele. Uma minoria, no entanto, pra lá de ruidosa.
A montanha dos outros 99 casos em cada 100 pode ser de carcinomas basocelulares — mais fáceis de cortar fora e esquecer — ou espinocelulares, que já são um tantinho mais complicados porque podem se espalhar, embora cresçam feito tartarugas e isso não aconteça da noite para o dia. Mas o melanoma, credo… Este tipo minoritário é tão cruel que impõe respeito.
Ele é de longe o mais agressivo dos tumores de pele até pelo seu lugar de origem. O melanócito afetado na história, célula produtora do pigmento que nos colore, fica em camadas mais profundas do tecido cutâneo, na fronteira entre a epiderme e a derme. E não bastasse o tumor nascer ali, mais abaixo, ele ainda cresce preferencialmente para dentro, ao contrário dos outros dois tipinhos, nos quais as células adoentadas em um primeiro momento ou extravasam a superfície do corpo ou se esparramam para os lados. "Por ir na direção interna, o melanoma invade com facilidade vasos sanguíneos e linfáticos, além de nervos. Daí se alastra violentamente", descreve o oncologista clínico Gustavo Schvartsman, do Hospital Israelita Albert Einstein, em São Paulo.
E o nosso povo que, por favor, agradeça pelo seu Brasil brasileiro, menos por ser o mulato inzoneiro da canção de Ary Barroso — cá entre nós, o adjetivo inzoneiro, que vai de manhoso a mexeriqueiro, não é exatamente um elogio — e mais por ser de fato um bocado mulato, negro ou uma aquarela de tons dourados devido à miscegenação. Não fosse assim, o melanoma invadiria de vez a nossa praia .
Gustavo Schvartsman explica: "Quanto mais clara a pele, mais suscetível aos danos do sol que levam ao câncer. Pior é aquela pessoa que, mais do que ser clara, logo fica vermelha ou termina se queimando depressa e descasca". O oncologista lembra que outro fator de risco é a região geográfica, se ela está mais sujeita ou não a receber a radiação do astro-rei.
Se você der um giro com os olhos no globo, notará que a Austrália está em uma latitude parecida com a nossa e, no entanto, em matéria de melanoma, ela se estrepa: fecha 2019 com 15.229 novos pacientes, quase três vezes mais que a gente, isto é, um diagnóstico a cada meia hora. Por quê? Por ser predominantemente branquela, caucasiana.
Quando o melanoma é descoberto, em 85% das vezes ele está muito localizado. Com menos de 1 milímetro de espessura, os médicos resolvem o problema operando: cortam a lesão e, de quebra, uma área de margem por pura segurança. Em 10% das ocasiões, porém, o tumor é flagrado mais espesso do que isso e o microscópio pode acusar células malignas que escaparam para os linfonodos.
Então, a decisão do oncologista costuma ser retirar os gânglios linfáticos mais próximos, além de extirpar o próprio tumor. Depois, ainda pode prescrever a chamada terapia-alvo, com drogas capazes de atacar moléculas dos melanócitos doentes feito mísseis teleguiados, ou a imunoterapia, que faz as células de defesa se voltaram contra o melanoma. "Enquanto a imunoterapia está sendo testada como segunda alternativa em uma série de tumores, no melanoma ela deveria ser, sem dúvida, uma das primeiras opções de tratamento", diz Schvartsman.
No entanto, a dúvida que pairava até há pouco — eis a boa nova — era em relação aos 5% dos casos em que a doença da pele é descoberta quando já tomou conta de outros órgãos. As metástases costumam estar no fígado, nos ossos, nos pulmões e no cérebro. Justo nele, que tende a impedir entrada dos medicamentos para varrer as células estranhas. Portanto, melanomas que iam parar ali, dentro da cabeça, eram considerados casos quase perdidos.
"Em metade desses tumores que já alastraram, a gente encontra focos da doença no cérebro", calcula Schvartsman. Inclusive, nessa conta pode entrar parte daqueles 10% que, no início, tinham acometido apenas linfonodos, porque sempre há uma enorme probabilidade de viajarem até a massa cinzenta.
Só que esse enredo pode ter outro desfecho. Aliás, foi por isso que corri atrás de Gustavo Schvartsman. Há pouco mais de uma semana, ele defendeu seu doutorado pelo Einstein com a tese sobre os excelentes efeitos da imunoterapia quando o melanoma já invadiu o cérebro, a partir de um estudo do qual participou no MD Anderson Cancer Center, em Houston, nos Estados Unidos. É a Medicina pegando de volta a toalha que tinha jogado no chão.
O estudo, publicado no periódico científico Cancer, revisa dados de 320 pacientes com melanoma metastático tratados com imunoterapia. E demonstra que, com o tratamento, não há diferença significativa na sobrevida dos pacientes que apresentam lesões no cérebro dos que não têm focos do melanoma ali. Se antes, com a radioterapia sendo usada sozinha para diminuir o tumor na massa cinzenta, apenas 20% dos pacientes se davam bem, hoje, graças à imuno, de 40 a 55% dessas pessoas vivem mais de cinco anos. "No nosso trabalho, em 27 indivíduos ou 36% daqueles que já tinham tumores no cérebro, a doença nem sequer progrediu", conta o oncologista que, desde os tempos da faculdade na Universidade Federal de São Paulo, se encantou com as possibilidades criadas ao se abrir os olhos do sistema imune para um câncer.
A gente não pode se esquecer que qualquer tumor surge a partir de uma célula normal que destrambelha. E, como uma ex-célula normal, guarda os truques para não ser atacado do nada pelas nossas defesas. É como se o câncer usasse um RG falso e passasse de bonzinho pelo cerco daquelas células defensoras que sempre ficam atrás de suspeitos. A imunoterapia acaba com essa enganação.
Mas, ainda assim, não estou falando de uma doença que é moleza. Então, pela última vez no ano, bato na tecla da prevenção — na qual voltarei a insistir quando 2020 raiar. "Precisamos ficar de olho na radiação solar", reforça Gustavo Schvartsman. O problema é que as pessoas só pensam nela — isto é, se pensam nela — quando pra variar estão na praia ou na piscina. É um equívoco esquecer o sol do dia a dia e, mais, achar que o perigo mora só nos dias claros. A luz visível tem tudo a ver com o envelhecimento da pele, mas está muito pouco associada ao câncer.
Outro erro — nem finja que não é com você! — é tomar sol entre 10 e 16 horas, principalmente agora, em pleno verão. "Esse é o horário de maior incidência do raio ultravioleta B (UVB). Além de bronzear e ser o responsável por queimaduras, ele é absorvido diretamente pelo DNA da pele, sendo o principal gatilho para o câncer", ensina Gustavo Schvartsman. Vale eu lembrar que o famoso fator de proteção solar, o FPS, tem a ver só com o UVB. Portanto, filtra só parte da ameaça.
Nunca — nunquinha mesmo — se esqueça da radiação ultravioleta A, ou UVA. "Ela incide o ano inteiro, em qualquer horário, sem trégua", avisa o médico. Os raios UVA envelhecem, mas não queimam — daí, sem dor, nem vermelhidão, fingimos que eles não existem. O problema é que provocam uma inflamação constante na pele e esse estado inflamatório é aquele famoso empurrãozinho que faltava.
"Nem todo mundo repara se o seu protetor solar também filtra o UVA", lamenta Gustavo Schvartsman. A escala de proteção, no caso, é a PPD e deve ser no mínimo 10, ok? Digo mais: produtos baratos não fazem esse serviço direito porque logo se desfazem na água e no suor. Invista em salvar sua pele — é o meu recado e o do médico também. Além de usar chapéu na praia e, se for o caso, camiseta de mangas compridas — sim, mico é ter um melanoma. O tecido não substitui o protetor, mas ajuda.
E olha, não vou nem mencionar os raios ultravioleta C, incompatíveis com a vida na escaldante Terra, que encontram tremendas brechas na camada de ozônio esburacada. No caso, a única prevenção é cuidar do planeta — e nem venha me dizer que esse papo é de pirralha! Quero que, em 2020, a gente vá pela sombra.













ID: {{comments.info.id}}
URL: {{comments.info.url}}
Ocorreu um erro ao carregar os comentários.
Por favor, tente novamente mais tarde.
{{comments.total}} Comentário
{{comments.total}} Comentários
Seja o primeiro a comentar
Essa discussão está encerrada
Não é possivel enviar novos comentários.
Essa área é exclusiva para você, assinante, ler e comentar.
Só assinantes do UOL podem comentar
Ainda não é assinante? Assine já.
Se você já é assinante do UOL, faça seu login.
O autor da mensagem, e não o UOL, é o responsável pelo comentário. Reserve um tempo para ler as Regras de Uso para comentários.