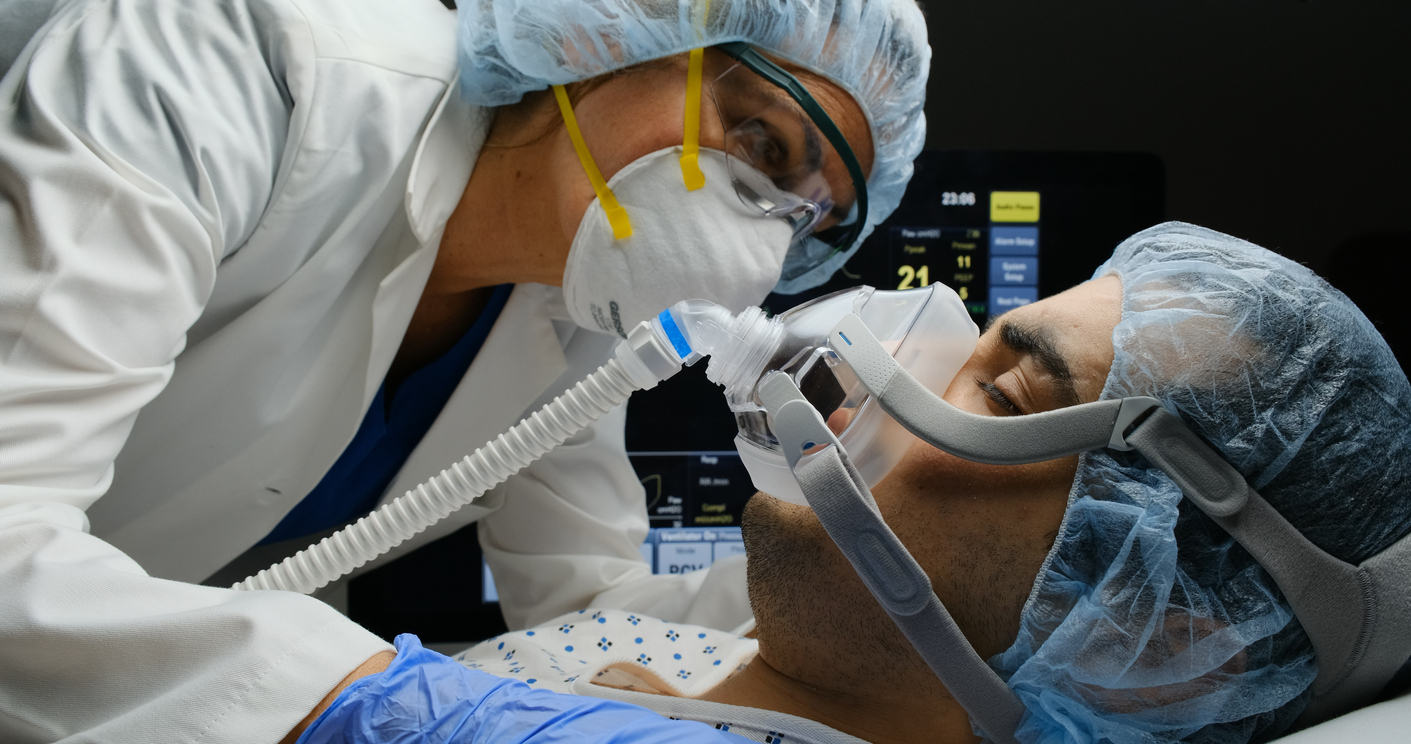
Mortes de quem usou ventilador revelam papel vital do fisioterapeuta na UTI
iStock
O tema dos ventiladores mecânicos, máquinas que assumem o papel de dublê de pulmões quando eles estão sem condições de trabalhar, é pra lá de sensível desde o início da pandemia de covid-19. Não só pelo motivo de sempre, que seria o medo de faltar esse equipamento para salvar todos aqueles acometidos pela doença que evoluem para um quadro severo de insuficiência respiratória. Aliás, um temor justificável, porque essa é uma ameaça bem real. É que agora um estudo americano com 5.700 pacientes internados em quatro hospitais do estado de Nova York traz mais tensão à conversa. Isso porque, nesses doentes, a maioria das mortes aconteceu entre os que foram tratados como? Me diga! Resposta: com a bendita ventilação mecânica. E agora?
Os dados são preliminares porque muitos pacientes ainda estavam hospitalizados quando os cientistas fizeram um primeiro balanço para a Northwell Health, um dos maiores sistemas de saúde americanos. Dos 2.634 indivíduos com o final da história conhecido até então, 79% receberam alta. Os 21% restantes morreram. No entanto, olhando apenas para os que foram tratados com ventilação mecânica, 88% perderam a vida, uma diferença gritante. O que fornece lenha para a fogueira: será que o ideal seria adiar ao máximo o uso desse recurso? Será que os ventiladores mecânicos às vezes poderiam prejudicar mais do que ajudar?
Alguns profissionais de saúde levantam questionamentos do gênero. E eu, sem entender direito a confusão, me fiz outra pergunta: será que as mortes não seriam mais numerosas só porque costumam ir para a ventilação mecânica justamente aqueles pacientes em estado grave pra valer, que já corriam perigo enorme de um desfecho assim tão triste?
Não chegaria a canto algum se ficasse papeando só com os meus botões. Então, repeti minha dúvida à fisioterapeuta Vanessa Marques Ferreira Mendes, coordenadora nas UTIs do hospital da Universidade Federal de São Paulo, onde também é tutora da residência em cuidados intensivos em adultos.
"Existem os dois lados", ela me diz. "De fato, é o doente mais grave que acaba necessitando desse recurso. Porém, o ventilador sempre é uma faca de dois gumes. Se por um lado tem um inegável papel terapêutico, ao mesmo tempo ele vai causando prejuízos cada vez maiores à musculatura envolvida na respiração e, se não tiver uma pessoa bem experiente no manejo do equipamento e colada no paciente, ainda piora a situação dos próprios pulmões". Essa pessoa vital na linha de frente é o fisioterapeuta.
Na hora que o bendito aparelho apita, soando a encrenca, é esse profissional que vai lá e faz o ajuste, trocando informações com o médico. E, depois, é ele que, sozinho, faz o desmame do equipamento, uma corrida contra o tempo para o paciente reaprender a respirar por conta própria. Ou… No mínimo, é intubado de volta. O tal trabalho americano mostra muitas mortes nesse momento crítico.
Membro da diretoria da Sociedade de Cardiologia do Estado de São Paulo, coordenadora da especialização em fisioterapia cardiorrespiratória no Instituto Dante Pazzanese em São Paulo, professora da Faculdade Inspirar e do Núcleo de Estudos Avançados da PUC, ela cita algumas linhas do seu extenso currículo só para dizer com certa preocupação: "Não é todo fisioterapeuta que consegue domar uma ventilação mecânica".
Não sou de entrar nessa seara, mas desta vez acho que preciso: com salário em torno de 3 mil reais na maioria dos hospitais brasileiros, encontrar alguém que tenha conseguido fazer as especializações necessárias em cuidados intensivos, cardiologia, pneumologia ou, ainda, medicina de emergência é achar uma agulha (de ouro, nestes tempos) no palheiro.
Então, não quero que você perca o fôlego, mas eis a realidade: é bem capaz de faltar fisioterapeuta especializado antes de faltar ventilador mecânico. Se existe uma lição clara da covid-19 — e das mortes em quem usou ventilador mecânico — é a da importância da equipe multidisciplinar, sem desmerecer o papel imenso dos médicos. E se você não entende o que faz uma fisioterapeuta na linha de frente e o perrengue da ventilação mecânica, prepare o fôlego para algumas boas explicações.
O problema do excesso de ar
Esse é o básico número 1: pegar uma trena e medir o paciente que acabou de chegar no leito da UTI. É pela altura que se estima, com uma fórmula diferente para homens e mulheres, o tamanho da caixa torácica. E ela, por sua vez, define a dimensão dos pulmões — que, chegando à idade adulta, crescem até os seus limites. "Assim, posso determinar o quanto eles suportam", explica Vanessa.
"Se eu colocar ar demais lá dentro, será uma espécie de estica-e-puxa que, por forçar os tecidos pulmonares, poderá deixá-los fibrosos. Resultado disso: os pulmões vão se tornando rígidos e a pessoa precisará fazer mais e mais força para respirar com eles assim", descreve. "Sem contar que esse estresse causa mais inflamação em órgãos que, afinal de contas, já estavam inflamados. Ou seja, se der um pouco a mais de ar já vou piorar o quadro da doença e, no mínimo, postergar a recuperação."
O perigo do excesso de oxigênio também
A quantidade de ar é a famosa ventilação. Não tem a ver com a quantidade de oxigênio, que é outra história. "Esse gás de que o organismo precisa para realizar qualquer coisa, de um simples piscar de olhos à digestão, passando pelo funcionamento cerebral, em excesso é tóxico. Um perigo é errar na dose", conta a fisioterapeuta.
Ela e seus colegas tem seus truques para evitar que isso aconteça, se percebem o risco: ajustam o aparelho para, com a pressão, deixar os alvéolos, os minúsculos saquinhos onde acontecem as trocas gasosas nos pulmões, já ligeiramente abertos. "Com isso, eu preciso dar menos oxigênio", explica.
Ficar de bruços para "dar match" do sangue com o ar
O nome certo, certinho da posição é pronação. Popular ficar de barriga para baixo. E muitos pacientes precisam ser virados assim uma ou mais vezes ao dia. Fácil entender a razão. Imagine alguém deitado com a barriga para cima com os pulmões cheios de líquido acumulado e sangue. A força da gravidade não quer nem saber, ela não poupa nada nem ninguém nesta Terra. Por causa dela, os líquidos vão para baixo, na direção do chão. Quero dizer, para a face mais próxima do colchão.
Já o ar, quando chega, chega por cima, no outro lado, perto das costelas. "Brinco com os meus alunos que é feito Tinder, eu preciso que dê match", conta a fisioterapeuta. E tem um complicador quando a pessoa já está sem respirar direito: não podemos nos esquecer que o coração com seus cerca de 600 gramas fica repousado sobre os pulmões, pressionando a área. Sufoco…
Virar o paciente é dar um fôlego. Tirar por um tempo o peso do músculo cardíaco, que então ficará apoiado de boa no osso esterno. E, mais importante, de novo por força da gravidade, fazer o sangue descer na direção do solo e, no caso, de onde está o ar, promovendo o encontro dos dois para captar o oxigênio e mandar embora o gás carbônico.
Para saber se a pronação é necessária, só contando com a ajuda de exames como o velho raio X, a tomografia , e, acima de tudo, com os ouvidos afiados em uma bela auscultação. Se o paciente não for deixado de bruços na hora certa, não haverá ventilador que dê jeito.
Voltar a respirar sozinho
Poderia dar muitos exemplos de parâmetros, exames, ajustes na ventilação mecânica feitos dia após dia, várias vezes, sem trégua nas 24 horas, ao longo de semanas que parecem infinitas. No entanto, vamos direto ao momento mais crítico —ao desmame da aparelhagem, quando o fisioterapeuta tem poucas horas para fazer o paciente dar conta da sua respiração. "O ideal seria esse trabalho começar bem antes. Na prática da covid-19, com tantas surpresas e ajustes, sendo bem honesta essa antecedência não acontece sempre e só vamos focar nisso quando tiramos o tubo", admite a professora Vanessa Mendes.
Um desafio: quando a pessoa fica intubada, é preciso bloquear os músculos que fariam os movimentos da inspiração e da expiração. Quanto mais tempo ela precisa disso, mais eles atrofiam, "feito um braço depois de um período no gesso", compara a professora. A realidade é que a fraqueza pode se tornar tamanha a ponto de o paciente não ter forças para respirar depois.
Os profissionais na linha de frente até costumam diminuir aos poucos a sedação e os parâmetros da máquina para prever as reações. Às vezes conseguem. O ultrassom também mostra o quanto a musculatura fraquejou no período em que ficou de escanteio. "Mas invariavelmente vamos precisar de exercício, como se fosse um treino com carga", conta a especialista.
Em outras palavras, os fisioterapeutas diminuem a pressão do ar propositadamente para que, criando uma angústia medonha — mas necessária —, o paciente acabe puxando-o com mais força, já que sente toda a sua falta. Faz isso em séries, de 15, 20, 25 repetições. Há também um equipamento, o Power Breath, que também o obriga a inspirar com força graças a uma espécie de ventoinha. Parece tortura — tudo pelo bem, mas parece…
"Adiante, um tempo depois de deixarmos a ventilação mecânica de lado, usamos outros recursos, como pedir para a pessoa se levantar duas ou três vezes de uma cadeira. Para ela, equivale a uma maratona", diz a professora. Uma maratona que costuma durar, em média, entre duas ou três semanas. Sem essa travessia, não há recuperação. E eu prendo o ar só ouvir, mal consigo imaginar.
O que sei é que, passadas duas décadas, a professora Vanessa Mendes ainda ouve a indagação: o que faz um fisioterapeuta na UTI? No caso da covid-19, devolve o fôlego à vida. Fica aqui registrado o reconhecimento a esse herói que, para muitos, ainda é anônimo.













ID: {{comments.info.id}}
URL: {{comments.info.url}}
Ocorreu um erro ao carregar os comentários.
Por favor, tente novamente mais tarde.
{{comments.total}} Comentário
{{comments.total}} Comentários
Seja o primeiro a comentar
Essa discussão está encerrada
Não é possivel enviar novos comentários.
Essa área é exclusiva para você, assinante, ler e comentar.
Só assinantes do UOL podem comentar
Ainda não é assinante? Assine já.
Se você já é assinante do UOL, faça seu login.
O autor da mensagem, e não o UOL, é o responsável pelo comentário. Reserve um tempo para ler as Regras de Uso para comentários.